| |
|
|
|
|
|
|
|
|
|
 |
白血病とは・白血病の抗がん剤治療
|
|
|
|
|
白血病とは血液のがんであり,骨髄でDNAが変異を起こした白血病細胞が異常に増殖するだけでなく,血液中にもあふれ出し,正常な血液細胞(白血球,赤血球,血小板)を減少させる病気です。
その結果,感染症になったり,貧血や出血が起こったりします。さらに白血病細胞が体中にめぐると,さまざまな臓器に転移して臓器の機能障害も起こります。
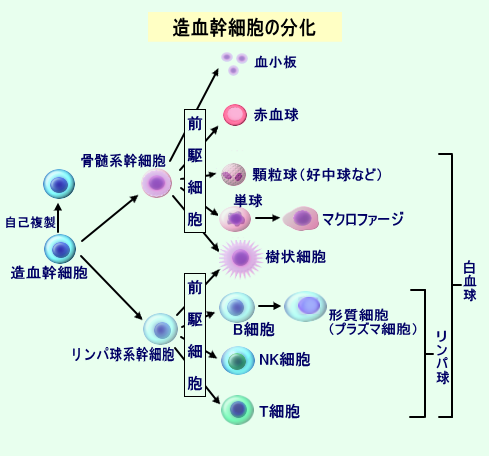
ところで,血液細胞の基となる造血幹細胞は骨髄系幹細胞とリンパ球系幹細胞に分化します。
骨髄系幹細胞は前駆細胞を経て,赤血球,血小板,顆粒球,マクロファージ,樹状細胞へと分化・成熟します。
一方のリンパ球系幹細胞は前駆細胞を経て,B細胞,NK細胞,T細胞,樹状細胞へと分化・成熟します。
この中で リンパ球系のB細胞,NK細胞,T細胞をリンパ球と呼び,これに樹状細胞,マクロファージ,顆粒球を加え,白血球とよんでいます。
白血病は,造血幹細胞が血液細胞である白血球や赤血球などに分化・成長する過程で,がん化することで発症します。
がん細胞である白血病細胞は異常な増殖を見せ,正常な細胞が増えることができず,感染症にかかりやすくなったり,貧血になったり,血が止まりにくくなったりします。
| |
|
|
白血病は、がん化した血球成分の種類によって大きく骨髄性とリンパ性に分けることができ,また進行の速さなどによって急性と慢性に分かれます。
この中で日本人に一番多い白血病が急性骨髄性白血病であり,そして,約1/4が慢性骨髄性白血病で,治療法もそれぞれ異なります。
|
|
| |
| |
白血病は薬剤感受性が高く,再発予防のため放射線治療を加えることもありますが,治療は抗がん剤が中心です。
|
|
|
|
|
|
|
|
| |
|
|
| |
| |
|
|
|
|
|
 |
急性骨髄性白血病
|
急性骨髄性白血病は進行が速く,病状が急速に悪化するため,速やかな診断と治療が必要です。
がん化した白血病細胞(芽球)が骨髄中に異常増殖し,正常な白血球,赤血球,血小板が減少します。
急性骨髄性白血病の治療の中心は強力な抗がん剤治療で,「トータル・セル・キル」(がん細胞の全滅)を目的とした寛解導入療法と寛解後(地固め)療法で実施されます。
寛解導入療法ではイダルビシン(イダマイシン)または,ダウノルビシン(ダウノマイシン)にシタラビンを併用する治療が標準治療となっています。
治療期間は約1週間で,その間に大量の抗がん剤が投与されます。
そして,顕微鏡検査で,血液中にがん細胞が見えなくなった状態を,「完全寛解」といいますが,この治療によって,約80%が完全寛解となります。
寛解後には,強力な治療を3~4コース繰り返す「地固め療法」を行います。
治療期間は5~6ヵ月かかりますが,約40%程度の治癒が期待できます。
一方で,65歳未満の患者の方で寛解に至らなかった場合や染色体異常があり,治療成績が悪いことがわかっている場合には,同種造血幹細胞移植を行う場合があります。
また,寛解後に再発した人に対しても,同種造血幹細胞移植を行う場合があります。
再発または難治性の急性骨髄性白血病に対しては、細胞表面にあるCD33という分子を標的にした抗体製剤のゲムツズマブオソガマイシン(マイロターグ)が,05年に日本で承認されています。
これはCD33に対する抗体にカリケアマイシンを結合させた薬です。
再発の判定に関しては,急性骨髄性白血病の再発を早期に診断できる遺伝子検査が保険適応になりました。
この遺伝子検査は100万個に1個以下の微小残存病変も検出できる高感度検査であり,再発をより早い段階で予測できるようになりました。
|
|
|
|
|
|
| |
|
|
|
|
|
|
|
|
|
|
|
| |
|
|
|
|
|
|
|
|
|
|
|
|
|
| |
|
|
|
|
|
| |
|
 |
慢性骨髄性白血病
|
慢性骨髄性白血病は,中高年での発症が多く,病気の進行も遅いという特徴があります。
初期では無症状のことも多く,進行して,肝臓や脾臓の腫れ,腹部膨満感,食欲不振などがみられます。
これまで,この慢性骨髄性白血病に対しては,インターフェロンが使用されてきました。
インターフェロンの注射により,白血病細胞は減少するものの,完全寛解は20%程度しかみられませんでした。その他の治療法としては,造血幹細胞移植しかありませんでした。
ところが,2001年に分子標的薬であるイマチニブ(グリベッグ)が登場し,抗がん剤治療の成績は大きく向上したのです。
慢性骨髄性白血病患者では,9番と22番の遺伝子が切れて,入れ替わるという相互転座をとなっているフィラデルフィア染色体が陽性となっています。
イマチニブはこのフィラデルフィア染色体の産物である,酵素Bcr-Ablチロシンキナーゼを標的にしています。
フィラデルフィア染色体ができると,この染色体にあるDNA情報を元にして異常なタンパク酵素Bcr-Ablがつくられ,細胞内のシグナル伝達を促進させ,細胞を増殖させてしまいます。
そこでイマチニブはBcr-Ablにはたらき,その作用を抑え,細胞増殖を引き起こすシグナル伝達を遮断するのです。
その後,同じく分子標的薬ニロチニブ(タシグナ)とダサチニブ(スプリセル)が開発・承認され,現在ではこれらの3剤が慢性骨髄性白血病の初回治療薬として使われています。
ニロチニブは試験管内の実験では,白血病細胞の殺傷能力はイマチニブの30倍,ダサチニブは300倍と報告されています。
ただし,ニロチニブ(タシグナ)とダサチニブ(スプリセル)は1日の薬代が1万9千円もかかります。概して,白血病は抗がん剤の費用負担がおおきなものとなります。
これらは保険適応の抗がん剤であり,高額療養費制度を申請することで,経済的な負担の軽減もはかれます。
|
|
|
|
|
|
|
|
| |
|
|
|
|
|
 |
急性前骨髄球性白血病
|
急性前骨髄球性白血病は急性白血病の一種です。
このタイプは急性骨髄性白血病の中の,5~10%を占め,その発症の原因は,15番および17番の染色体が入れ替わる後天的相互転座です。
このタイプの白血病の特徴は,出血が起こりやすいということで,鼻血や歯茎からの出血,青あざがよくみられます。 貧血,動悸,息切れなどの症状もみられ,感染症のリスクも高くなります。
この急性前骨髄球性白血病には,分子標的薬オールトランスレチノイン酸を抗がん剤と併用することで,約90%が完全寛解に至ります。
また,寛解後に再発することも少なくはなく,その場合は三酸化ヒ素(亜ヒ酸)が有効とされています。
|
|
|
|
|
|
|
|
| |
|
|
|
|
|
| |
|
 |
急性リンパ性白血病
|
造血幹細胞がリンパ系に分化する過程で発生するのが急性リンパ性白血病と慢性リンパ性白血病です。
急性リンパ性白血病は急速に増殖するため,診断後は速やかな治療が必要です。
治療は「寛解導入療法」,「地固め療法」,「維持療法」からなり,すべての治療に約2年かかります。
第一段階となる「寛解導入療法」の目標は,文字通り白血病細胞が全体の5%以下の状態である寛解になることです。
第二段階の「地固め療法」の目標は,寛解導入療法で5%以下になった白血病細胞を更に死滅させ,根治させることです。
そして,白血病が再発しないように,長期間にわたり投与するのが「維持療法」です。
また,この急性リンパ性白血病の約20%の患者がフィラデルフィア染色体が陽性なので,イマチニブの効果が期待できます。
ただし,単独ではあまり効果がないので,ドキソルビシンなどと併用します。フィラデルフィア染色体陽性では,ダサチニブも使用できます
急性リンパ性白血病は再発しやすいため,上記の抗がん剤治療後に,引き続き,同種造血幹細胞移植が検討されます。
しかし,この造血幹細胞移植は根治の可能性も高くなるかわりに,リスクも大きくなります。
特に白血球の血液型でもあるHLAが一致しない場合でも行われると,移植後に生命の危険にかかわることもあります。
|
|
|
|
|
|
|
| |
|
|
|
|
|
| |
|

|
慢性リンパ性白血病
|
慢性リンパ性白血病の約3%を占め,95%がB細胞型であり,高齢者や男性に多く,特に60歳以上が4分の3を占めているという特徴があります。
慢性リンパ性白血病は,慢性骨髄性白血病よりもさらに進行が遅く,症状がほとんどみられない場合は,経過観察で様子をみるという場合もあります。
血液中のリンパ球が多くなっり,リンパ節や肝臓,脾臓が腫れたり,貧血が見られた場合には抗がん剤治療を行います。シクロフォスファミドやフルダラビンなどを使用します。
これに分子標的薬のリツキマシブを加える場合もありますが,症状が改善された場合,投与は中止します。
|
|
|
|
|
| |
|
|
|
|
|
|
|
|
|
|
|
|
| |
|
|
|
|
| |
|
 |
成人T細胞白血病
|
成人T細胞白血病(ATL)は,ヒトT細胞白血病ウイルスⅠ型(HTLV-I)と呼ばれるウイルスの感染によって発症する血液のがんです。
主に母乳から母子感染し,感染から50年~60年も時間が経過してから発症するという特徴があります。
症状としては,リンパ節が腫れたり,肝臓や脾臓がはれたりします。
また,細菌やウイルスに対する抵抗力がなくなるため,肺炎などの感染症を起こして熱が出ることがあります。
また骨髄に広がった場合には,動悸・息切れなどの貧血の症状や,鼻血,歯茎出血などの出血症状が見られることもあります。悪性化したリンパ球が皮膚に広がった場合は,皮疹がみられることもよくあります。
成人T細胞白血病(ATL)は,急性型,リンパ腫型,慢性型,くすぶり型の四つのタイプにに分けられます。
ゆっくり経過する慢性型とくすぶり型は,症状がないときは特に治療はせず,経過観察します。
一方の進行が速い急性型とリンパ腫型は多剤併用療法や造血幹細胞移植が行われますが,根治は困難です。
多剤併用療法では,LSG15といわれる7種類の薬剤を組み合わせ投与する方法が最も効果が高いとされています。
それでも,完全寛解は急性型で20.0%,リンパ腫型では,66.7%で,平均生存率は13ヶ月です。
しかし,再発または難治性CCR4陽性の成人T細胞白血病(ATL)に対して,分子標的薬のモガムリズマブが承認され,治療の選択肢が増えました。
この抗がん剤ははATL細胞表面に存在するCCR4を標的とする抗体製剤で,国内の臨床試験で単独投与での有効性(奏効率50%)と安全性が確認されています。
モガムリズマブは,CCR4陽性かどうかを調べ,モガムリズマブの適応を判定するための診断薬としてポテリジオテストIHCやポテリジオテストFCMの二つも同時に承認されていることもあり,期待されている薬剤です。
|
|
|
|
|
|
|
|
|
| |
|
|
|
|
| |
|
 |
腫瘍崩壊症候群とは
|
近年,がんに対して抗がん剤や放射線治療などが進歩して治療効果が大きくなると共に,体内でがん細胞が大量に死滅することにより,多くの障害が引き起こされることになり,問題となっています。
たとえば,急性白血病や悪性リンパ腫などでは,抗がん剤や放射線で治療すると,がん細胞が短時間で大量に死滅します。
がん細胞が破壊されることにより,細胞内の核酸やカリウム,リン酸,核酸が代謝されてできる尿酸などが,大量に血中に放出されることになります。
その結果,体内の尿酸が増え,.カリウム,カルシウム,リンなどの電解質のバランスが崩れ,血液が酸性になり,.腎臓からの尿が減少するなどの異常がが引き起こされます。
この状態を腫瘍崩壊症候群といい,これにより血中に尿酸が急に増えると,腎臓内に蓄積して急性腎不全を引き起こし,最悪の場合は生命の危険に関わることもあります。
したがって,腫瘍崩壊症候群の予防のためには大量の水分補給などが必要で,これまではこの症候群の発症が予想されるときは入院による治療が原則でした。
ところが,2009年に承認された尿酸分解酵素製剤ラスブリカーゼ(ラスリテック)は尿酸を分解して尿中に排泄することにより,血液中の尿酸を減少させ作用があります。
この新薬の登場により,症状の改善と共に,外来での治療が可能になると考えられ,期待されています。
|
|
|
|
|
|
|
|